
C’est la thérapie qui utilise la lumière et plus particulièrement le rayonnement du spectre solaire (comme les ultraviolets) pour maintenir la santé ou la récupérer si elle s’est affaiblie.
Son effet est particulièrement spectaculaire et physiquement observable en ce qui concerne le traitement des affections cutanées tels le psoriasis, le vitiligo, l’eczéma (dermatite atopique).
Elle est une aide précieuse pour les troubles du sommeil car elle permet de lutter contre les dérèglements de l’horloge interne ainsi que la dépression saisonnière ou hivernale liée au manque de lumière, ce qui influence l’humeur de certaines personnes de façon négative à l’automne ou pendant l’hiver.
Elle constitue un stimulant puissant pour l’éveil et la cognition. Selon les chercheurs du Research Institute Brainclinics (Pays-Bas), le manque d’intensité lumineuse pourrait expliquer au moins le tiers des cas de troubles de l’attention et de l’hyperactivité (TDAH) chez l’enfant et jusqu’à 57% des mêmes complications chez l’adulte.
Elle sera aussi la bienvenue pour faire le plein de vitamine D avec son cortège de bénéfices (voir la section de la vitamine D).
Les recherches qui mettent en évidence les bénéfices de la photothérapie sont de plus en plus nombreuses et les témoignages de personnes ayant eu des résultats pour le moins surprenants abondent car il y a ce qui est visible puis il y a ce qui est invisible. Le travail avec la lumière est très puissant et il fait réagir autant l’intérieur que l’extérieur. Voir les références
Photothérapie UVB de Bande Étroite
« L’UVB de Bande Étroite » est le traitement de photothérapie de choix pour plusieurs affections cutanées comme le psoriasis, le vitiligo, l’eczéma (dermatite atopique), et autres désordres de photosensibilité de la peau car elle offre les longueurs d’ondes les plus bénéfiques de la lumière UV, tout en minimisant les longueurs d’ondes potentiellement nocives.
Les ampoules d’UVB de « Bande Étroite » émettent des rayons dans un champ très étroit de longueur d’ondes concentrées dans le champ thérapeutique. L’UVB de Bande Étroite est donc en théorie plus sûre et plus efficace que l’UVB de Bande Large, mais elle nécessite soit des temps de traitements plus longs soit des appareils avec plus d’ampoules afin d’obtenir le même dosage. L’objectif étant de réduire au minimum le cumulatif des doses de lumière ultraviolette érythématogènes dans la vie d’une personne, il est conseillé d’utiliser l’UVB de Bande Etroite.
Comprendre la Photothérapie UVB de Bande Étroite
Comprendre les bénéfices de l’UVB de « Bande Étroite » versus la photothérapie conventionnelle UVB de « Bande Large » nécessite de comprendre la lumière et les phénomènes qu’elle affecte.
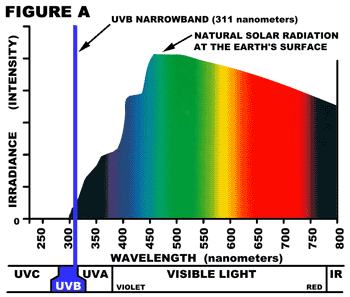
Le spectre de radiation optique (lumière) est fait de différentes longueurs d’ondes de « lumière » depuis les 100 nanomètres (nm) dans le rang ultraviolet (UV) jusqu’à 1 millimètre (mm) dans le rang infrarouge (IR). La lumière visible s’étend de 380 nm (violette) à 780 nm (rouge) et ce sont les « couleurs » que nous voyons avec nos yeux. La lumière ultraviolette elle, est invisible et se situe entre le 380 nm jusqu’au 100 nm, et se subdivise en UVA (315-380 nm), UVB (280-315 nm) et UVC (100-280 nm). L’ « UVB Bande Etroite » prédomine dans les 311 nm et est présente de façon naturelle dans la lumière du soleil, mais en faibles quantités. L’atmosphère de la terre filtre presque toute la lumière en dessous de 290 à 300 nm, selon les conditions solaires.
Tout au long de notre histoire, nous avons été exposés à ces longueurs d’ondes et notre système a développé des façons pour utiliser favorablement la lumière et nous protéger de la surexposition par une adaptation de la couleur de la peau au climat dans lequel nous vivons (bronzage et/ou pigmentation de la peau).
A la fin des années 80, Philips Lighting de Hollande a développé une ampoule, connue sous le nom de la « TL-01 » ou ampoule « UVB de Bande Etroite ». Ces ampoules UVB de Bande Etroite produisent beaucoup moins de lumière érythémogène (pouvant brûler la peau) que les ampoules UVB de Bande Large conventionnelles. Cela signifie qu’elles peuvent fournir plus d’UVB thérapeutiques avant qu’il y ait érythème. Et comme l’érythème est un facteur de risque de cancer de la peau, ces nouvelles ampoules sont en théorie moins cancérigènes pour les mêmes résultats thérapeutiques. De plus, et fondamental pour le succès observé lors de la photothérapie UVB de Bande Etroite il devient beaucoup plus possible d’obtenir un résultat sans même atteindre le seuil érythémogène, ce qui était toujours un problème avec les traitements par UVB de Bande Large. L’objectif étant de réduire au minimum le cumul des doses de lumière ultraviolette érythémogène dans notre vie, il est conseillé aux personnes d’utiliser l’UVB de Bande Etroite pour leurs soins. Il est intéressant d’observer que le sommet de la courbe d’UVB de Bande Etroite est près de dix fois plus élevé que celui de la courbe d’UVB de Bande Large, ce qui est à l’origine de l’appellation « Bande Etroite ».
Des études plus récentes ont confirmé que beaucoup d’autres maladies comme le vitiligo, la mycose fongoïde (CTCL), et beaucoup d’autres ont été traitées avec succès par l’UVB de Bande Etroite, en général pour les mêmes raisons décrites ci-dessus pour le psoriasis.
Un autre bénéfice très intéressant de l’UVB de Bande Etroite est qu’il paraît être la meilleure lampe fluorescente permettant la photosynthèse de la Vitamine D sur la peau humaine, pouvant donc remplacer l’UVB naturelle du soleil. Ce sujet de la « vitamine D » attire énormément l’attention des médias depuis quelque temps, et ce pour une bonne raison : La vitamine D est essentielle à la santé de l’homme en raison de son rôle de catalyseur pour l’absorption de calcium, et beaucoup de gens en manquent, en particulier ceux qui habitent dans les latitudes plus élevées, loin de l’équateur. Il y a une évidence croissante sur le fait que la vitamine D protège contre le développement de nombreuses maladies chroniques, dont: le cancer (poumons, côlon, prostate), maladie cardiovasculaire, sclérose multiple, ostéoporose, diabète mellitus de type 1, arthrite rhumatoïde, hypertension et dépression. Pour plus d’information, merci de visiter ces pages internet: Photothérapie Vitamine D Questions Fréquentes (FAQ) & Ampoules pour la Vitamine D.
Gratitude envers les bonnes personnes de Philips Lighting qui ont développé la ligne du produit UVB de Bande Etroite, et aident tant d’entre nous dans le monde entier à gérer nos problèmes de peau de façon efficace et sûre.
Il est important que vous discutiez avec votre médecin des meilleurs choix pour vous; leurs conseils sont toujours prioritaires sur toute orientation fournie par la Clinique VerSoi.
Le psoriasis est une maladie commune, chronique, non contagieuse, récurrente et rémittente, liée au système immunitaire, caractérisée par des lésions (modification de la structure d’un tissu) de peau, y compris des plaques et papules (petites éminences rouges) qui démangent souvent et dont la sévérité varie de plaques localisées mineures jusqu’à la couverture du corps entier, avec des lésions rouges et argents / squameuses, y compris sur le cuir chevelu et possiblement les organes génitaux. Le système immunitaire provoque que les cellules de la peau, se multiplient jusqu’à 10 fois plus rapidement que la normale et s’empilent les unes sur les autres pour former des lésions soulevées et typiquement squameuses (écailleuses) à certains endroits du corps.
Le traitement médical du psoriasis commence presque toujours avec des médicaments « topiques », qui sont sous forme de crèmes et pommades, qui s’appliquent directement sur la peau, tels que: diverses puissances de stéroïdes, l’analogue de vitamine D « calcipotriol » (Dovonex®/Taclonex®), et les inhibiteurs topiques de la calcineurine (Protopic et Elidel). Dovobet ®est une actualité très populaire qui combine un stéroïde et calcipotriol dans une crème. Tous les traitements topiques ont des effets secondaires possibles. Par exemple, l’utilisation prolongée de stéroïdes peut causer une atrophie de la peau (amincissement de la peau), la rosacée, l’irritation et la tachyphylaxie (perte d’efficacité). Ces topiques peuvent également être très coûteux, avec un tube coûtant jusqu’à $200.00 et parfois un tube ou deux requis par mois pour un psoriasis étendu.
 Pour des conditions plus sévères, les topiques fournissent rarement un grand soulagement au-delà du contrôle de la démangeaison ce qui rend en second plan la photothérapie1 UVB clinique très intéressante puisqu’elle permet en quelques semaines d’utilisation diligente de guérir les lésions complètement de telle sorte que la peau devienne claire et saine. Des traitements de maintenance à faibles doses peuvent ensuite être utilisés pour contrôler l’état indéfiniment pratiquement sans effet secondaire et sans drogue. En plus, il y a l’immense avantage de faire de grandes réserves de vitamine D naturellement, transportée par les petits vaisseaux sanguins dans notre peau, apportant des bénéfices de santé dans tout le corps. Comme test de qualification simple, si une personne atteinte de psoriasis répond bien à la lumière naturelle du soleil d’été ou de bronzage cosmétique (les deux qui contiennent une petite quantité d’UVB bénéfique, mais aussi avec une plus grande quantité de rayons nocifs UVA), la photothérapie UVB-NB travaillera presque certainement ainsi, et probablement beaucoup mieux.
Pour des conditions plus sévères, les topiques fournissent rarement un grand soulagement au-delà du contrôle de la démangeaison ce qui rend en second plan la photothérapie1 UVB clinique très intéressante puisqu’elle permet en quelques semaines d’utilisation diligente de guérir les lésions complètement de telle sorte que la peau devienne claire et saine. Des traitements de maintenance à faibles doses peuvent ensuite être utilisés pour contrôler l’état indéfiniment pratiquement sans effet secondaire et sans drogue. En plus, il y a l’immense avantage de faire de grandes réserves de vitamine D naturellement, transportée par les petits vaisseaux sanguins dans notre peau, apportant des bénéfices de santé dans tout le corps. Comme test de qualification simple, si une personne atteinte de psoriasis répond bien à la lumière naturelle du soleil d’été ou de bronzage cosmétique (les deux qui contiennent une petite quantité d’UVB bénéfique, mais aussi avec une plus grande quantité de rayons nocifs UVA), la photothérapie UVB-NB travaillera presque certainement ainsi, et probablement beaucoup mieux.
Pour le psoriasis, ( photothérapie UVB de Bande Etroite) l’utilisation des ampoules Philips /01 est l’étalon-or, car il offre les longueurs d’onde les plus bénéfiques de la lumière, autour de 311 nm, tout en minimisant les longueurs d’ondes potentiellement nocives (les UVA qui brûlent la peau et les longueurs d’onde UVB sous ~ 305 nm).
Les effets secondaires possibles de photothérapie UVB sont les mêmes qu’avec la lumière naturelle du soleil: les coups de soleil de la peau, le vieillissement prématuré de la peau et du cancer de la peau. Les coups de soleil de la peau dépendent de la durée d’exposition à la lumière et en clinique les appareils sont munis d’une minuterie intégrée dans le dispositif de photothérapie et sont utilisés en conjonction avec les protocoles de traitement reconnus, présentés dans les Tableaux d’Exposition du Manuel de l’utilisateur fourni par le distributeur des systèmes de photothérapie SolRx. Le vieillissement prématuré de la peau et le cancer de la peau sont les risques théoriques à long terme, mais quand l’UVA est exclue, des décennies d’utilisation et plusieurs études médicales7 ont démontré que ce sont des préoccupations mineures surtout par rapport aux risques des autres options de traitement. En effet, la photothérapie UVB est sécuritaire pour les enfants et les femmes enceintes8 et compatible avec la plupart des autres traitements du psoriasis, y compris les produits biologiques.
Un traitement de photothérapie commence généralement avec une douche ou un bain (pour retirer la peau morte qui peut bloquer une partie de la lumière UVB, et éliminer toute matière étrangère sur la peau qui pourrait entraîner une réaction indésirable), immédiatement suivi par le traitement avec de la lumière UVB , puis si nécessaire à l’application de toutes les crèmes topiques, des onguents ou des crèmes hydratantes. Pendant le traitement, le patient doit toujours porter les lunettes de protection UV. Les hommes devraient couvrir à la fois leur pénis et le scrotum en gardant le sous-vêtement. Les traitements sont généralement de 3 à 4 fois par semaine, chaque deuxième jour étant idéal pour la plupart. Un soulagement significatif peut souvent être obtenu en 4 à 12 semaines. Ensuite, les temps de traitement et la fréquence peuvent être réduits et la condition maintenue indéfiniment, même pendant des décennies.
Au-delà des topiques et de la photothérapie viennent les médicaments «systémiques», comme le méthotrexate, la cyclosporine, l’acitrétine (Soriatane®), Apremilast (Otezla®) et les « produits biologiques » (Humira®, Stelara®, etc). Les médicaments systémiques sont pris par voie orale ou par aiguille, affectent l’ensemble du corps (le «système»), il peut avoir de graves effets secondaires, et dans le cas des produits biologiques, ils sont beaucoup plus chers (15 000$ à 30 000$ par année). Les options systémiques ne devraient être envisagées que lorsque les autres thérapies moins risquées échouent, par exemple le « formulaire » officiel pour Adalimumab (Humira) et ustekinumab (Stelara®) du Ministère de la Santé en Ontario indique que, avant de se voir prescrire le médicament, le patient doit d’abord échouer un essai de « 12 semaines avec de la photothérapie (sauf si inaccessible) ». Cette mise en garde est malheureusement trop souvent l’excuse pour prescrire un produit biologique.
L’éclaircissement du psoriasis se définit généralement par un aplatissement complet des squames psoriasiques et de leurs bordures, les squames éclaircies pouvant demeurer un peu moins pigmentées (plus blanches) que la peau avoisinante. On devrait constater une amélioration d’au moins 95% par rapport à la condition d’origine.
Une fois « l’éclaircissement » de la peau obtenu, vous avez quelques options. Dans les cas où le psoriasis ne revient qu’après quelques mois sans photothérapie, la meilleure option est peut-être d’attendre le retour de la condition et ensuite de reprendre les traitements depuis le début. Ainsi, cela pourrait servir à garder au minimum le temps total d’exposition à long terme aux rayons ultraviolets.
Pour les gens atteints d’une condition plus grave, la meilleure approche pourrait s’avérer de continuer les traitements selon un horaire où la fréquence des traitements va diminuer jusqu’à ce que l’on atteigne un niveau propice à l’entretien de la peau. On commence tout d’abord par le même temps de traitement utilisé pour obtenir l’éclaircissement, et ensuite on réduit le nombre d’expositions par un pour chaque deux semaines de traitements. Par exemple, si on a obtenu l’éclaircissement avec un horaire de 4 fois par semaine, on commencerait alors des traitements de maintien de la peau selon une fréquence de 3 fois par semaine pendant 2 semaines, et ensuite 2 fois par semaine pendant les 2 prochaines semaines, et ainsi de suite. Appliquez les mêmes temps de traitements pour « l’éclaircissement » pendant tous les traitements à moins de constater le retour du psoriasis ou un érythème (brûlure) notable. Dans ce dernier cas, vous devriez, avec l’approbation d’un médecin, considérer les actions ci-dessous :
La tolérance à l’érythème (brûlure) d’une personne se verra considérablement réduite si elle n’a pas eu de traitements pendant 4 semaines. Dans un tel cas, il pourrait s’avérer nécessaire de recommencer depuis le début en utilisant le Tableau de temps d’exposition qui correspond à vos besoins.
Établir un programme d’entretien de la peau à long terme demeure une question de préférences très personnelles. Cela exigera sans doute un certain effort pour arriver à déterminer le meilleur programme d’entretien de la peau, soit un qui réussisse à équilibrer une gestion saine du psoriasis avec la nécessité de garder au minimum la dose cumulative totale des rayons ultraviolets absorbés au cours de votre vie. Consultez votre médecin pour déterminer quel régime vous convient le mieux. Afin d’éviter tous les risques il est important de faire examiner votre peau par un médecin au moins une fois par année.
Pour les patients souffrant de PSORIASIS, il leur faudra consulter leur médecin pour déterminer leur Type de peau selon le Tableau 1. En même temps, demandez à votre médecin de revoir les contre-indications de la photothérapie. Si vous prenez des médicaments qui rendent la peau photosensible, il sera peut-être nécessaire de commencer vos traitements à un niveau correspondant à un no de type de peau plus sensible aux rayons, ou encore de suspendre complètement les traitements jusqu’à ce que vous cessiez de prendre les médicaments en question. Les types de peau ne sont pas toujours un indicateur fiable de la tolérance de la peau à la lumière ultraviolette. Si vous soupçonnez les traitements d’être trop intenses ou, au contraire, pas assez, considérez la possibilité de changer votre programme à un numéro de type de peau différent.
Tous les patients devraient discuter avec leur médecin de la fréquence des traitements (le nombre de traitements par semaine). Les choix les plus communs sont présentés dans les tableaux des temps d’exposition. On devrait considérer le choix d’un régime de traitements qui maintient les traitements par semaine au nombre le plus bas possible tout en assurant un traitement efficace, car cela réduira la dose totale de rayons ultraviolets absorbés au cours de votre vie. Ne jamais augmenter le temps d’exposition deux jours de suite. La fréquence optimale pour les traitements de photothérapie aux rayons U.V.B. n’a pas encore été déterminée.
Le vitiligo est une maladie auto-immune non-contagieuse pour laquelle il n’y a pas de remède connu. Il provoque une dépigmentation de la peau et laisse apparaître des taches blanches irrégulières bien définies (lésions) sur la peau de façon aléatoire. Il peut affecter une partie du corps ou tout le corps y compris le visage, les bras, les jambes, les organes génitaux le cuir chevelu, etc. Le vitiligo affecte environ 1% de la population mondiale sans considération pour le type de peau ou la race. Avec vitiligo, on croit que le système immunitaire hyperactif attaque les cellules produisant le pigment de la peau, appelées mélanocytes, et détruit leur capacité à produire de la mélanine, le colorant de la peau qui est aussi sa protection naturelle contre les rayons solaires. Le vitiligo ne produit pas de douleur ou de démangeaisons.
Bien que la cause exacte de vitiligo est inconnue, la plupart des théories suggèrent comme composantes une prédisposition génétique combinée à des facteurs externes, tels que: le mode de vie et le stress. En effet, le vitiligo est habituellement déclenché par le stress d’un événement, comme un divorce, perte d’emploi, ou une forte impression négative. Le vitiligo peut affecter profondément l’estime de soi et la qualité de vie cependant, les taches blanches sont souvent plus inquiétantes pour celui qui les porte que pour les gens autour de lui. Dans de nombreux cas, la maladie est auto-entretenue puisque les taches de vitiligo provoquent le stress du patient et le stress augmente la progression de la maladie. Ceux qui ont la peau plus foncée peuvent être plus profondément touchés émotionnellement car il y a un plus grand contraste visuel entre les taches blanches et leur peau foncée en bonne santé.
Non-Segmental Vitiligo
Répond bien à la photothérapie UVB-NB
Vitiligo NON-Segmentaire. Ce type de vitiligo représente environ 90% des cas et il affecte les deux côtés du corps assez symétriquement. Des lésions de taille similaire apparaissent sur les côtés gauche et droit du corps. Par exemple, si une tache sur l’épaule gauche se développe, une autre lésion similaire en forme et taille sera probablement développée sur l’épaule droite. Si les lésions sont assez proches du centre du corps, ils se fondent en une seule grande lésion. Avec les années, le vitiligo non-segmentaire continue habituellement à se propager sur d’autres zones de la peau. Lorsqu’il repigmente, le vitiligo non segmentaire peut réapparaître, surtout pour ceux soumis à un stress constant. Le vitiligo non-segmentaire est un peu plus facile à repigmenter que vitiligo segmentaire.
Segmental Vitiligo
Répond bien à la photothérapie UVB-NB
Vitiligo Segmentaire. Ce type de vitiligo représente environ 10% des cas. Il affecte seulement le côté gauche ou le côté droit du patient. Parfois, les cheveux originaires des lésions deviennent blancs aussi. Habituellement, ce type de vitiligo se propage rapidement sur 2 à 6 mois, puis la progression s’arrête. Le vitiligo segmentaire est relativement difficile à repigmenter, mais si la repigmentation peut être atteinte, elle le sera de façon durable.
Malgré ce que certains prétendent, il n’y a pas de remède connu pour le vitiligo. Par contre il y a des options de traitement qui peuvent arrêter la progression et promouvoir la repigmentation. De nombreuses personnes ont utilisé la photothérapie afin de repigmenter leur peau avec succès. Les autres options de traitement les plus courantes sont:
Produits de Beauté
Une solution à faible coût pour le vitiligo est de simplement masquer les zones touchées avec des produits cosmétiques. Cela nécessite un travail quotidien qui ne traite pas le problème sous-jacent du système immunitaire, permettant au vitiligo de se propager plus loin.
Médicaments Topiques
Dans de nombreux cas, le traitement médical de vitiligo commence avec des médicaments topiques; c’est-à-dire, des crèmes immunosuppresseurs ou pommades appliquées directement sur ses lésions de vitiligo. Les médicaments topiques les plus courants pour le vitiligo comprennent diverses concentrations de stéroïdes, et les inhibiteurs topiques de la calcineurine: Protopic et Elidel (qui ne sont pas spécifiquement indiqués pour le vitiligo, mais sont parfois utilisés sous la direction du médecin). Souvent, les médicaments topiques commencent par bien travailler, mais la réponse de la peau s’épuise rapidement dans un processus connu sous le nom « tachyphylaxis », ce qui conduit toujours à des doses plus grandes de médicaments et, finalement, à la frustration des patients et des médecins également. En outre, les médicaments topiques ont des effets secondaires potentiels. Par exemple, l’utilisation prolongée de stéroïdes peut causer une atrophie de la peau (l’amincissement de la peau), la rosacée, et l’irritation de la peau. Pour améliorer les résultats, les médicaments topiques sont parfois utilisés en conjonction avec la photothérapie UVB de Bande Etroite, mais ils devraient être appliqués seulement après le bain lumière. Une exception à cette règle est pseudocatalase, qui est appliqué sur la peau d’abord, puis activée à l’aide d’une faible dose d’UVB de Bande Etroite. Le Pseudocatalase est une crème topique spéciale qui diminue les taux de peroxyde d’hydrogène dans les lésions de vitiligo.
Photo-Chimiothérapie ou PUVA
Dans les années 1970 une procédure connue comme PUVA était le traitement le plus efficace pour le vitiligo, et il est encore parfois utilisé aujourd’hui.
Le PUVA se compose de deux étapes:
1) Premièrement la photosensibilisation de la peau en utilisant un médicament connu génériquement comme psoralène, qui représente la partie « chimio » de la procédure et aussi le « P » dans PUVA. Le psoralène peut être pris par voie orale sous forme de pilule, par trempage de la peau dans un bain de psoralène, ou en peignant psoralène lotion seulement sur les taches de vitiligo.
2) Une fois que le psoralène a photo-sensibilisé la peau, ce qui prend une heure, la peau est exposée à une dose connue de la lumière UVA (Philips /09), qui représente la « photo » partie de la procédure et aussi le « UVA » dans PUVA.
En plus d’être difficile à administrer, la PUVA présente à court terme et à long terme d’importants effets secondaires. Les effets secondaires à court terme comprennent des étourdissements, des nausées, et la nécessité de protéger la peau et les yeux de l’exposition aux ultraviolets après le traitement, jusqu’à ce que le psoralène se dissipe. Les effets secondaires à long terme comprennent un risque relativement élevé de cancer de la peau, de sorte que le nombre total de traitements à vie est limitée. PUVA ne doit pas être utilisé pour les enfants.
Photothérapie UVB de Bande Étroite (UVB-NB)
Considérée dans le monde entier comme l’étalon-or pour le traitement du vitiligo, la photothérapie UVB de Bande Étroite (UVB-NB) est une thérapie dans laquelle la peau de la personne est exposée uniquement aux longueurs d’onde de la lumière ultraviolette médicalement étudiées pour ses bénéfices (autour de 311 nanomètres utilisant des ampoules fluorescentes médicales Philips /01), et habituellement sans médicaments.
Laser Excimer Photothérapie 308 nm
Un familier proche de l’UVB à Bande Etroite Philips avec son pic de 311 nm est le laser excimer de 308 nm. Ces lasers ont une intensité lumineuse UVB très élevée et sont utiles pour cibler des petites lésions de vitiligo (zone de traitement d’un pouce carré). Ils offrent très peu d’effets systémiques positifs par rapport à la photothérapie UVB de Bande Etroite au corps complet. Les lasers excimer sont très coûteux et présentement ils se trouvent seulement dans quelques cliniques de photothérapie. L’UVB de LED (diodes électroluminescentes) est une autre technologie émergente, mais le coût par watt de LED UVB est encore beaucoup plus élevé que les ampoules fluorescentes UVB.
Blanchiment Chimique de la Peau
La solution la plus radicale et de dernier recours pour le vitiligo est une dépigmentation chimique permanente de la peau ou « blanchiment de la peau ». Cela résout le problème cosmétique, mais laisse la personne avec la peau très blanche et pratiquement sans protection contre la lumière, ce qui l’oblige à protéger sa peau en utilisant pour le reste de sa vie plus de vêtements et / ou de protecteur solaire.
La thérapie par lumière UVB de Bande Étroite favorise la repigmentation de la peau d’au moins quatre façons:
L’objectif pour chaque traitement de photothérapie est de prendre juste assez d’UVB-NB de telle sorte que dans au moins une des lésions de vitiligo une couleur rose très douce soit observée entre quatre à douze heures après le traitement.
La dose nécessaire pour cela est connue comme dose d’érythème minimale ou « DEM ». Si la DEM est dépassée, la peau brûle et réduit l’efficacité du traitement. Une fois que la DEM a été établie, la même dose est utilisée pour tous les traitements ultérieurs sauf si les résultats changent après le traitement. Dans ce cas, la dose est ajustée en conséquence. Certaines zones du corps, comme les mains et les pieds ont généralement une plus grande DEM et pour obtenir les meilleurs résultats, il est possible de fournir un temps de traitement supplémentaire sur elles.
Les traitements sont habituellement pris deux fois par semaine, mais jamais sur des jours consécutifs. Dans plusieurs cas, un bain de lumière au deux jours est idéal et l’expérience est couronnée de succès. Pendant le traitement, le patient doit porter les lunettes de protection UV SAUF si les paupières sont affectées. Dans ce cas, le traitement sans lunettes peut se poursuivre si les paupières sont maintenues bien fermées (la peau de la paupière est assez épaisse pour éviter la pénétration des rayons UV dans l’œil). Les médicaments topiques, à l’exception de pseudocatalase, doivent être appliqués seulement après le traitement de lumière UVB pour éviter le blocage, les effets indésirables de la peau et la possible désactivation UV du médicament.
Après avoir fait attentivement plusieurs traitements, le temps de la DEM du patient sera établi et quelques mois plus tard, les premiers signes de repigmentation apparaissent chez la plupart des personnes. Avec de la patience et de la constance, de nombreux patients peuvent compléter une repigmentation entière, mais cela peut prendre douze à dix-huit mois ou plus en utilisant les appareils de six pieds de haut qui apportent davantage de succès.
 Pendant la repigmentation, parfois la peau saine autour s’obscurcit davantage car les mélanocytes répondent également aux traitements, et surtout s’ils sont exposés à la lumière naturelle du soleil qui contient beaucoup plus d’UVA bronzant que les longueurs d’onde UVB qui ont les longueurs d’ondes bénéfiques. Pour réduire le contraste entre les lésions et la peau saine et pour éviter les coups de soleil, les utilisateurs de photothérapie UVB de Bande Étroite devraient réduire l’exposition à la lumière naturelle du soleil ou utiliser un écran solaire. Si de la crème solaire est utilisée elle doit être lavée le jour précédant le traitement de photothérapie pour s’assurer qu’il ne bloque pas la lumière bénéfique UVB de Bande Étroite.
Pendant la repigmentation, parfois la peau saine autour s’obscurcit davantage car les mélanocytes répondent également aux traitements, et surtout s’ils sont exposés à la lumière naturelle du soleil qui contient beaucoup plus d’UVA bronzant que les longueurs d’onde UVB qui ont les longueurs d’ondes bénéfiques. Pour réduire le contraste entre les lésions et la peau saine et pour éviter les coups de soleil, les utilisateurs de photothérapie UVB de Bande Étroite devraient réduire l’exposition à la lumière naturelle du soleil ou utiliser un écran solaire. Si de la crème solaire est utilisée elle doit être lavée le jour précédant le traitement de photothérapie pour s’assurer qu’il ne bloque pas la lumière bénéfique UVB de Bande Étroite.
Après la repigmentation, parfois c’est le contraire qui se produit : la lésion peut initialement repigmenter plus sombre que la peau saine autour, à la suite des nouveaux mélanocytes produisant plus de mélanine que les anciens mélanocytes lorsqu’il est exposé à la même quantité de lumière stimulante UV. Ceci est normal et le contraste disparaîtra progressivement après quelques mois de traitements et donc la peau de la personne deviendra monotone.
De façon générale, avec la thérapie de lumière UVB de Bande Étroite, le visage et le cou sont les premières zones à réagir, suivis de près par le reste du corps. Les mains et les pieds sont généralement les parties les plus difficiles à repigmenter, surtout si le vitiligo est bien établi. Pour avoir les meilleures chances de repigmentation, les patients de vitiligo devraient commencer les traitements dès que possible.
Après que la repigmentation a été atteinte, certains patients avec des lésions de vitiligo non-segmentaires peuvent voir réapparaître des lésions au cours des mois ou des années à venir. Pour aider à prévenir cela, les personnes devraient envisager de poursuivre des traitements et, idéalement de tout le corps avec la photothérapie UVB de Bande Étroite en fréquence et dose réduites. Cela aide à maintenir le système immunitaire sous contrôle et protège les mélanocytes de nouvelles attaques, tout en profitant de grandes quantités de vitamine D naturellement dans la peau.
Un traitement naturellement efficace et sans médicament pour le soulagement à long terme d’eczéma chronique et aigu / dermatite atopique
Qu’est-ce que l’Eczéma?
L’eczéma est un terme général pour un groupe de troubles non-contagieux de la peau qui causent de l’irritation et de l’inflammation. Les symptômes peuvent varier considérablement d’une personne à l’autre et peuvent inclure une peau sèche, rugueuse, rouge, enflée, et / ou la peau écailleuse, de l’urticaire, et très souvent des démangeaisons – parfois sévères. L’eczéma provoque des dommages à la couche de protection extérieure de la peau appelée couche cornée. La peau perd sa capacité à retenir l’eau et devient alors enflammée.
La plupart des types d’eczéma impliquent une réponse du système immunitaire et il n’y a pas de cause connue, mais il existe des preuves qui suggèrent qu’un système immunitaire affaibli joue un rôle important. Lorsque le système immunitaire est menacé, les globules blancs libèrent des substances qui causent l’inflammation, des sensations de brûlure et des démangeaisons. Avec les démangeaisons vient le grattage, sous-conscient de la nuit, ce qui aggrave l’état dans le soi-disant cycle démangeaisons-grattage entraînant l’insomnie, l’irritabilité et le stress toujours augmenté de la personne qui le subit. Dans les cas graves, la peau va épaissir, se fissurer, saigner, et produire des fluides; ce qui peut permettre aux bactéries d’entrer et à une infection secondaire de se développer.
Quelles sont les Options de Traitement?
Les options de traitement pour l’eczéma dépendent fortement du type exact d’eczéma, il est donc important de consulter votre médecin pour un diagnostic précis et le traitement recommandé. Les conseils de votre médecin ont toujours priorité sur toute information fournie ailleurs y compris cette page web.
Le traitement de l’eczéma commence presque toujours avec des hydratants simples pour aider la barrière de la peau à guérir, avec bains à l’avoine et lotions utilisées avec succès depuis de nombreuses décennies. Pour réduire les démangeaisons, les antihistaminiques parfois topiques sont utilisés. Pour les cas plus graves, des stéroïdes topiques ou les inhibiteurs topiques de la calcineurine Protopic (tacrolimus) et Elidel (pimécrolimus) peuvent être prescrits par votre médecin. Les médicaments topiques peuvent être efficaces, mais peuvent aussi entraîner des complications telles que l’atrophie de la peau (amincissement de la peau), la rosacée, l’irritation et la tachyphylaxie (perte d’efficacité). Ces médicaments topiques peuvent également être assez dispendieux, un seul tube coûte parfois jusqu’à $200.00 alors imaginez la nécessité pour un eczéma étendu d’acheter 2 tubes ou plus…
Au-delà des topiques (médicaments à appliquer), le prochain traitement pour de nombreux types d’eczéma est la photothérapie UVB à Bande Etroite (UVB-NB), qui en quelques semaines d’exposition peut fournir une rémission significative. Des traitements d’entretien à faible dose peuvent ensuite être utilisés pour contrôler l’état indéfiniment sain et pratiquement sans effet secondaire et sans drogue. De plus il y a l’immense avantage de faire naturellement de grandes réserves de Vitamine D, emportée par les minuscules vaisseaux sanguins de la peau pour les prestations de santé dans tout le corps.
Pour les quelques personnes qui ne répondent pas à un des traitements standard, un immunosuppresseur systémique tels que le méthotrexate et la ciclosporine peut être utilisé temporairement pour arrêter le cycle de démangeaisons-grattage et permettre ainsi à la peau de guérir. Ces médicaments sont pris à l’interne, affectent tout le corps, et ont des effets secondaires importants, y compris un risque accru d’infection, de nausées, et l’atteinte au foie et aux reins.
Dermatite Atopique: Répond bien à la photothérapie UVB NB
La dermatite atopique est le type d’eczéma le plus commun. Il est héréditaire, commence généralement tôt dans la vie, et est souvent associée à des allergies. Il répond bien à la thérapie par la lumière UVB de Bande Etroite.
Eczéma Variqueux:La photothérapie n’est pas recommandée
Cette éruption à long terme est associée à des veines variqueuses. Elle est normalement traitée avec des médicaments topiques et des bas de contention. La photothérapie n’est pas recommandée.
Eczéma Séborrhéique Infantile: Photothérapie clinique seulement.
L’ESI touche les nourrissons et disparaît au bout de quelques mois normalement. La photothérapie UV est déconseillée, sauf pour les cas graves, et seulement sous l’orientation d’un médecin dans une clinique de photothérapie.
Dermatite Allergique de Contact (ACD): La photothérapie clinique PUVA peut être considérée.
Comme son nom l’indique, la dermatite de contact allergique est causée par un allergène qui entre en contact avec la peau et fait réagir le système immunitaire, parfois bien après le contact initial. Les allergènes communs comprennent le nickel que l’on trouve dans les bijoux, le latex comme dans les gants de latex et certaines plantes comme le sumac vénéneux. Le premier objectif de traitement consiste à identifier et à éliminer l’allergène. Lorsque d’autres traitements tels que les stéroïdes topiques échouent, la photothérapie PUVA clinique peut être envisagée.
Dermatite de Contact Irritant: Peut répondre à la photothérapie UVB NB
Comme son nom l’indique, la dermatite de contact irritante est causée par un irritant chimique ou physique en contact avec la peau. Les irritants communs comprennent les détergents, les vêtements, les tissus, certains métaux, la friction, et la peau souvent humides. L’objectif principal du traitement est d’identifier et d’éliminer l’agent incriminé. Dans de nombreux cas, la personne a également le type de dermatite atopique le plus commun, et dans ce cas, elle peut bénéficier de la photothérapie UVB de Bande Étroite.
Discoïde ou Dermatite Nummulaire: Répond bien à la photothérapie UVB NB
Cette forme d’eczéma a été associée à une infection à Staphylococcus aureus et apparaît comme des formes arrondies dispersées sur les membres. Les plaques peuvent devenir très irritées et entraîner d’autres complications. La photothérapie UVB de Bande Étroite a prouvé son efficacité dans le traitement de l’eczéma discoïde.
Eczéma Séborrhéique de l’Adulte / Dermatite: Répond bien à la photothérapie UVB NB
Cette forme légère d’eczéma est communément appelé pellicules, mais il peut se propager au-delà du cuir chevelu à d’autres parties du corps telles que le visage, les oreilles et la poitrine. L’UVB de Bande Étroite est un protocole de traitement efficace pour les patients qui subissent un cas chronique ou sévère qui n’est pas gérable en utilisant un produit topique.
Pour l’eczéma, les traitements UVB de Bande Étroite sont généralement 2 à 3 fois par semaine; jamais sur plusieurs jours consécutifs. La dose maximale est celle qui résulte en une légère couleur rose de la peau jusqu’à un jour après le traitement. Si cela ne se produit pas, le réglage du temps pour le prochain traitement deux ou trois jours plus tard, est augmenté et avec chaque réussite la personne construit une tolérance à la lumière UV et la peau commence à guérir. Un soulagement significatif peut souvent être réalisé en 4 à 12 semaines, après quoi les temps de traitement et la fréquence peuvent être réduits et le confort maintenu indéfiniment, même pendant des décennies.
Les effets secondaires potentiels de la photothérapie UVB sont les mêmes qu’avec la lumière naturelle du soleil: les coups de soleil, le vieillissement prématuré de la peau et le cancer de la peau. Les coups de soleil dépendent de la dose et sont donc contrôlés par le dispositif de minuterie intégré, utilisé conjointement avec le protocole de traitement de l’eczéma dans le manuel de l’utilisateur SolRx. Le vieillissement cutané prématuré et cancer de la peau sont les risques théoriques à long terme, mais quand seule la lumière UVB est utilisé et UVA exclue, de nombreuses décennies d’utilisation et plusieurs études7 médicales ont montré que ceux-ci sont seulement une préoccupation mineure. La photothérapie UVB est sécuritaire pour les enfants et les femmes enceintes, et peut être utilisé en même temps que la plupart des autres traitements de l’eczéma.
Références :
1 PARRISH JA, JAENICKE KF (1981) Action Spectrum for phototherapy of psoriasis. J Invest Dermatol. 76 359
2 FISCHER T, ALSINS J, BERNE B (1984) Ultraviolet-action spectrum and evaluation of ultraviolet lamps for psoriasis healing. Int. J. Dermatol. 23 633
3 BOER I, SCHOTHORST AA, SUURMOND D (1980) UVB phototherapy of psoriasis. Dermatologica 161 250
4 VAN WEELDEN H, BAART DE LA FAILLE H, YOUNG E, VAN DER LEUN JC, (1988) A new development in UVB phototherapy of psoriasis. British Journal of Dermatology 119
5 KARVONEN J, KOKKONEN E, RUOTSALAINEN E (1989) 311nm UVB lamps in the treatment of psoriasis with the Ingram regimen. Acta Derm Venereol (Stockh) 69
6 JOHNSON B, GREEN C, LAKSHMIPATHI T, FERGUSON J (1988) Ultraviolet radiation phototherapy for psoriasis. The use of a new narrow band UVB fluorescent lamp. Proc. 2nd Eur. Photobiol. Congr., Padua, Italy
7 GREEN C, FERGUSON J, LAKSHMIPATHI T, JOHNSON B 311 UV phototherapy – An effective treatment for psoriasis. Department of Dermatology, University of Dundee
8 TANEW A, RADAKOVIC-FIJAN S, SC
HEMPER M, HONIGSMANN H (1999) Narrowband UV-B phototherapy vs photochemotherapy in the treatment of plaque-type psoriasis. Arch Dermatol 1999;135:519-524
9 WALTERS I, (1999) Suberythematogenic narrow-band UVB is markedly more effective than conventional UVB in treatment of psoriasis vulgaris. J Am Acad Dermatol 1999;40:893-900
10 HAYKAL K-A, DESGROSEILLIERS J-P (2006) Are Narrow-band Ultraviolet B Home Units a Viable Option for Continuous or Maintenance Therapy of Photoresponsive Skin Diseases? Journal of Cutaneous Medicine & Surgery, Volume 10, Issue 5 : 234-240
11 Erythema reference action spectrum and standard erythema dose ISO-17166:1999(E) | CIE S 007/E-1998
12 Action Spectrum for the Production of Previtamin D3 in Human Skin CIE 174:2006Nous c-

